経尿道的膀胱腫瘍切除術
経尿道的膀胱腫瘍切除術(TUR-Bt)について
このページは、東戸塚記念病院で行っている経尿道的膀胱腫瘍切除術(TUR-Bt)について、できるだけ理解を深めていただくためのものです。この中では、膀胱がんに対して現在行われているさまざまな治療法を説明し、特に経尿道的膀胱腫瘍切除術(TUR-Bt)については、それがどのような手術法なのか、手術の前後に予想される重要な事柄、そして手術治療の結果として、どんな合併症・後遺症がおこる可能性があるかについて述べています。これから経尿道的膀胱腫瘍切除術(TUR-Bt)を受ける方は、是非ご一読ください。ページをお読みになった後、ご不明な点があれば、担当医にご相談ください。
膀胱がんとは
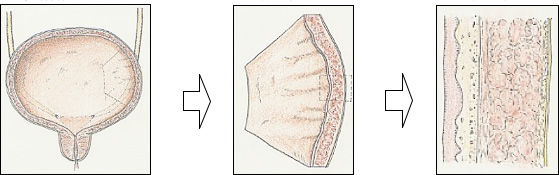
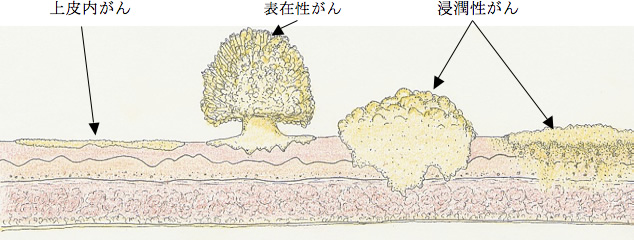
膀胱の壁は内側から「移行上皮粘膜、粘膜下層、筋層、漿膜」という層に区別されますが(図1)、膀胱にできる悪性腫瘍の約90%は、膀胱の内腔をおおっている移行上皮粘膜から発生します(以下「膀胱がん」と表記します)。治療法や予後との関連から、膀胱がんは深達度(病巣の深さ)により、がんが粘膜から粘膜下層にとどまっている「表在性がん」と筋層や漿膜に及んでいる「浸潤性がん」に大きく分けることができます。
膀胱がんの治療
進行度(臨床病期)をもとに、悪性度、年齢、全身状態などを総合的に判断して治療方針が決められますが、手術でがんを取り除くことが治療の基本です。
表在性がんの治療
膀胱鏡検査などにより膀胱がんと診断された場合、組織診断と治療をかねて内視鏡的切除術を行います。そして、切除組織の顕微鏡検査でがんの悪性度、深達度などを正確に評価します(病理組織検査)。
その結果、がんが粘膜~粘膜下層にとどまっていて、完全に取り切れていれば治療は完了します。なお、表在性がんのなかでも上皮内がんと言われるタイプは、腫瘍の範囲が不明なことが多いため、BCGによる膀胱内注入療法を行うことがあります。
浸潤性がんの治療
病理組織検査の結果、浸潤性がんと判定された場合は、内視鏡的切除術では切除しきれず、がん細胞を取り残していることになります。CT、MRIなどで転移の有無を調べ、臨床病期を決定したのち治療計画が立てられますが、肺や肝臓に転移がない場合は、膀胱を摘出する手術が標準的治療法となります。その場合、膀胱周辺のリンパ組織も切除します。また、尿を体外に出す尿路変向術も併せて行われます。
転移がある場合の治療
抗がん剤による化学療法が治療の主体となります。化学療法としては、シスプラチン、メソトレキセート、ビンブラスチン、アドリアマイシンなどの抗がん剤を組み合わせて静脈から点滴注射をする、多剤併用化学療法が一般的です。
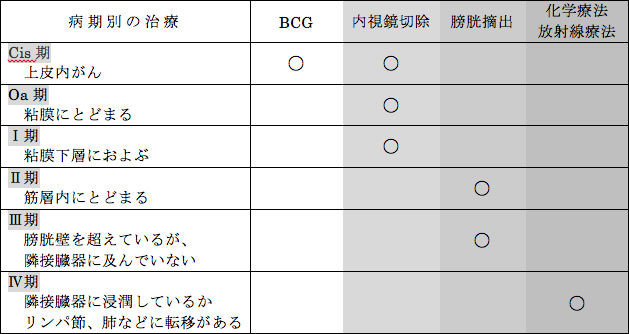
以上をまとめると、現時点での病期別の標準的治療法は表1のようになります。
表1 病期別治療法(まとめ)
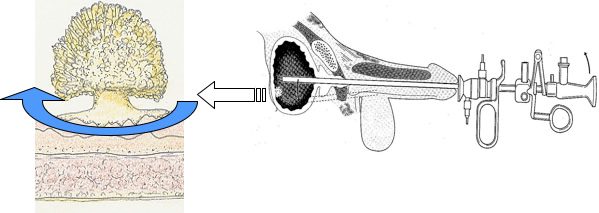
経尿道的膀胱腫瘍切除術(TUR-Bt)とは
膀胱がんに対する内視鏡的切除術は、経尿道的膀胱腫瘍切除術(TUR-Bt)と呼ばれます。実際には、腰椎麻酔(下半身麻酔ともいいます)若しくは全身麻酔をおこない尿道から手術用内視鏡を挿入し、病巣部を電気メスで切除します。同時に、病巣部以外の膀胱粘膜を数カ所から採取し、がん細胞の有無を顕微鏡で検査します(粘膜生検)。経尿道的膀胱腫瘍切除術(TUR-Bt)は、開腹手術に比べ簡便で身体的負担(侵襲)が少ないことが特長です。しかし、内視鏡手術の特性上、膀胱壁の外側まで切除することはできません。またリンパ節の摘出も不可能です。したがって、CT・MRI検査や膀胱鏡検査などからリンパ節転移がなく、病巣の深さも筋層表面までと推測される場合が適応とされます。
経尿道的膀胱腫瘍切除術(TUR-Bt)以外の治療法
表在性膀胱がんの治療法としては、経尿道的膀胱腫瘍切除術(TUR-Bt)のほか、次のものがあります。ふつう、放射線治療や全身的化学療法は行われません。
BCG膀胱内注入治療
尿道から膀胱にカテーテル(細い管)を挿入して、結核予防ワクチンであるBCGを膀胱内に注入する治療法です。有効性は非常に高く、特に上皮内がんでは現在第一選択とされています。副作用として発熱、血尿、頻尿、排尿痛などが治療当日~数日間おこります。
膀胱部分切除術
開腹して膀胱の一部を切除する手術です。
膀胱全摘除術
一般に浸潤性がんの場合に行われますが、表在性であっても、悪性度が非常に高いがん、再発を繰り返すうちに悪性度や深達度が上昇するタイプ、BCG膀胱内注入治療に反応しない上皮内がんの場合などにも適用されることがあります。
再発と再発予防法
がんが粘膜下層までにとどまっている表在性がんの場合は、内視鏡的切除などの膀胱を温存する治療法で治癒することが期待できます。しかし、手術だけでは、再発することが多いため(2年以内に約50%)、再発を予防する目的で抗がん剤やBCGによる膀胱内注入治療を手術後に行います。これらの注入治療は外来で週1回、合計6~8回行いますが、それでも再発率は20~30%とされています。したがって、検尿・尿細胞診・膀胱鏡検査などで定期的に観察し、再発を早期に発見することが非常に重要です。通常これらの検査は、最初の2年間は3ヶ月毎、3年目は6ヶ月毎、以降概ね1年毎に行います。
経尿道的膀胱腫瘍切除術(TUR-Bt)の前に必要な検査
経尿道的膀胱腫瘍切除術(TUR-Bt)が、それぞれの患者さんにとって適切で安全な治療法であることを確認するために、いくつかの検査を行う必要があります。それらの検査には、通常の術前検査(血液・尿検査、胸部X線、肺機能、心電図)のほか、進行度を調べるために行われる超音波検査、骨盤CT・MRI検査、骨シンチグラフィー検査などがあります。そのほか、肺や肝臓のCT検査、超音波検査などが追加されることもあります。
経尿道的膀胱腫瘍切除術(TUR-Bt)の術前準備
手術前から抗凝固薬の服用を中止する必要があります。脳梗塞、不整脈などの病気で抗凝固療法を受けている方は、担当医にお申し出ください。
表2 主な抗凝固薬
| 一般名 | 商品名 | 投与中止時期 |
|---|---|---|
| アスピリン | バファリン81、バイアスピリン、 | 7日前 |
| EAC | ||
| ワルファリンカリウム | ワーファリン | 4日前 |
| ジピリダモール | ペルサンチン、アンギナール | 1日前 |
| 塩酸チクロピジン | パナルジン | 10日前 |
| シロスタゾール | プレタール | 7日前 |
| イコサペント酸エチル | エパデール、ソルミラン | 7日前 |
| ベラプロストナトリウム | ドルナー、プロサイリン | 1日前 |
| 塩酸サルポグレラート | アンプラーグ | 1日前 |
| トラピジル | ロコルナール、エステリノール | 3~4日前 |
| リマプロストアルファデクス | オパルモン、プロレナール | 2日前 |
| 酒石酸イフェンプロジル | セロクラール | 2日前 |
| 塩酸トリメタジジン | バスタレルF | 1~2日前 |
| 塩酸ジラゼプ | コメリアン | 1日前 |
| イブジラスト | ケタス、ピナトス | 3日前 |
| ニセルゴリン | サアミオン | 2~3日前 |
| 塩酸オザグレル | ベガ、ドメナン | 1~2日前 |
経尿道的膀胱腫瘍切除術(TUR-Bt)の実施
前日夜に、入眠剤などを服用します。
前日夜から、飲水・飲食は禁止です。
手術室で麻酔をかけます。麻酔法は、脊椎麻酔などの下半身麻酔が主ですが、全身麻酔が併用されることもあります。
TUR-Btは通常1~2時間で終了します。
術後は尿道カテーテルを膀胱まで挿入し数日間留置します。
尿道カテーテルにより違和感・尿意が強い場合は坐薬を使用します。
経尿道的膀胱腫瘍切除術(TUR-Bt)後の一般的経過
個々の患者さんにより術後の経過は異なりますが、一般に以下のような経過をとります。
| 手術日 | 朝~夕食は禁止。翌朝から飲水は可能。 |
|---|---|
| 術後1日目 | 朝食から食事を開始。 ベッド上での起き上がり可(状況により歩行可)。 |
| 術後2~7日目 | 尿道カテーテルを抜去。シャワー可。 (経過により退院) BCG膀胱注入治療必要な場合は基本的には外来で施行しますが、入院が必要になることもあります。 |
経尿道的膀胱腫瘍切除術(TUR-Bt)後におこりうる合併症・後遺症
経尿道的膀胱腫瘍切除術(TUR-Bt)に関連する主な合併症・後遺症には、次のようなものがあります。
発熱
多くの場合、術後に発熱します。時には38℃以上の高熱が出ることがあります。
術後出血(後出血)
術後2~4週間は切除部から出血することがあります。出血の程度によっては内視鏡的に止血する必要があります。
水腎症
がんが尿管口(尿管と膀胱の接合部)付近に存在する場合、切除によって尿管が狭くなり水腎症が発生することがあります。水腎症の程度によっては尿管ステントという細い管を留置したり外科的処置が必要になります。
静脈血栓症、肺血栓症
下肢の静脈に血栓(血のかたまり)ができ、それがはがれて移動し肺の血管が詰まることがあります。その予防のため、手術中~術後1日目に弾性ストッキングを着用します。
穿孔
経尿道的膀胱腫瘍切除術の際に腫瘍の広がりが予想と違っていたり、膀胱の粘膜が極端に薄かったりした場合に切除が深くなりすぎてごく稀に膀胱の穿孔(穴があくこと)を起こします。穿孔の程度にもよりますが、大きな穿孔の場合は開腹手術による穿孔部位の閉鎖が必要になります。
経尿道的膀胱腫瘍切除術(TUR-Bt)後の入院期間と費用
入院期間は、病状・術後経過ならびに術後補助療法の有無により違いがあります。術後経過が順調で補助療法も不要な場合は、5日間~1週間程度の入院治療が見込まれます。入院・手術に伴う費用については健康保険が適用されます。
退院後の注意点
1 定期的に診察を受けることが一番大切です
3~6ヶ月ごとに再発の有無を膀胱鏡などで調べます。
2 たくさん水分をとる
尿路感染症を防ぐためです。
コップ5~6杯が飲水量の目安。
水、お茶、コーヒーなど何でも結構です。
3 アルコール、スポーツ、長期旅行を控える
術後1ヶ月くらい出血することがあります。
ウオーキングなどの軽い運動は構いません。
4 便秘を解消する
下腹部に力が入ると、出血することがあります。
何かご不明な点がありましたら下記に御連絡してください。
045-825-2111(代表)[平日]9:00~16:00 [土曜]9:00~12:00
泌尿器科外来
休日、夜間は泌尿器科の当直医は居りませんので必ず平日・土曜日の日中にご連絡ください
